Αποφολιδωτικό δερματικό σύνδρομο: Αίτια και συμπτώματα
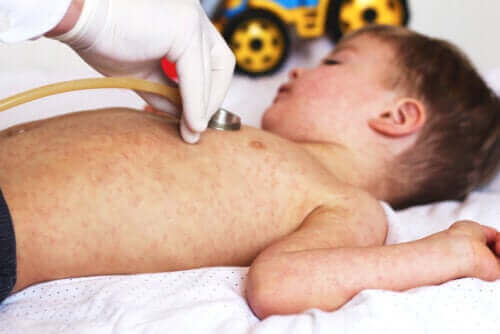
Το αποφολιδωτικό δερματικό σύνδρομο είναι μια δερματική πάθηση η οποία προκαλείται ως αντίδραση στη λοίμωξη του δέρματος από τον σταφυλόκοκκο. Το κύριο χαρακτηριστικό της είναι ο σχηματισμός φουσκαλών και η επακόλουθη αποκόλλησή τους από το δέρμα.
Το πρόβλημα αυτό επηρεάζει κυρίως νεογέννητα ή παιδιά κάτω των 6 ετών. Για την ακρίβεια, πολύ σπάνια συμβαίνει σε ενήλικες, εκτός και αν υπάρχει ανεπάρκεια του ανοσοποιητικού συστήματος ή νεφρική ανεπάρκεια.
Αποφολιδωτικό δερματικό σύνδρομο – Ποια είναι τα αίτια;

Το αποφολιδωτικό δερματικό σύνδρομο είναι το αποτέλεσμα μιας λοίμωξης από τα βακτήρια που ανήκουν στην οικογένεια του σταφυλόκοκκου. Στις περισσότερες περιπτώσεις, ο μολυσματικός παράγοντας είναι ο Staphylococcus aureus.
Αυτός ο μικροοργανισμός εκκρίνει μια τοξική ουσία που επηρεάζει το δέρμα προκαλώντας την αποκόλληση του άνω στρώματος της επιδερμίδας από το υπόλοιπο δέρμα. Αυτό έχει ως αποτέλεσμα, να σκάνε οι φουσκάλες και το δέρμα να δείχνει φολιδωτό.
Συχνά, η αρχική λοίμωξη περνά απαρατήρητη. Μόλις όμως ξεκινήσει, το αποφολιδωτικό δερματικό σύνδρομο αναπτύσσεται γρήγορα. Ωστόσο, ορισμένες φορές αυτό γίνεται λίγες μέρες μετά την αρχική λοίμωξη.
Αυτό το σύνδρομο είναι μεταδοτικό. Οι λοιμώξεις από σταφυλόκοκκο έχουν αυξηθεί, παγκοσμίως, από το 1970. Σύμφωνα με εκτιμήσεις, ο Staphylococcus aureus παρουσιάζεται στο 30-50% των υγιών ενηλίκων.
Ποια είναι τα χαρακτηριστικά συμπτώματα;
Παρότι το αποφολιδωτικό δερματικό σύνδρομο έχει αρκετά χαρακτηριστικά συμπτώματα, πολύ συχνά κάθε παιδί τα βιώνει διαφορετικά. Συνήθως, η πρώτη εκδήλωση είναι ο πυρετός, ο οποίος συνοδεύεται από ερυθρότητα του δέρματος.
Ξεκινά με ένα μεμονωμένο έλκος που ξεφλουδίζει. Στα νεογέννητα, η πληγή εμφανίζεται συνήθως στην περιοχή της πάνας ή κοντά στον ομφαλό. Ταυτόχρονα, στα μεγαλύτερα παιδιά, βρίσκεται, σχεδόν πάντα, στο πρόσωπο. Στους ενήλικες, μπορεί να ξεκινήσει απ’ οποιοδήποτε μέρος του σώματος.
Ίσως σας ενδιαφέρει: 10 αιτίες και τύποι δερματικών εξανθημάτων
Τα έλκη εξελίσσονται και μέσα σε 24 ώρες αποκτούν πορφυρό χρώμα. Λίγο μετά, αρχίζουν να σχηματίζονται φουσκάλες γεμάτες υγρό. Αυτές σπάνε πιο εύκολα και κάνουν το δέρμα υγρό και φολιδωτό, σαν να υπάρχει κάποιο έγκαυμα. Άλλα συχνά συμπτώματα περιλαμβάνουν:
- Πόνο στο άγγιγμα της περιοχής
- Κρυάδες
- Αίσθημα αδυναμίας
- Απώλεια υγρών
- Το σημάδι του Nikolsky. Τα επιφανειακά στρώματα του δέρματος αποκολλώνται από τα βαθύτερα στρώματα, απλώς με το τρίψιμο με ελαφρά πίεση. Σε δύο ή τρεις ημέρες, επηρεάζεται ολόκληρη η επιφάνεια του δέρματος.
Ποιες είναι οι διαθέσιμες θεραπείες γι’ αυτό το σύνδρομο;

Η διάγνωση του συνδρόμου γίνεται με βάση την κλινική εικόνα και την ανίχνευση της τοξίνης. Ορισμένες φορές απαιτείται βιοψία δέρματος για να επαληθευτεί η διάγνωση. Στην πρώιμη εκδήλωσή του, είναι όμοιο με την οστρακιά, το πολύμορφο ερύθημα, τη νόσο Kawasaki, και άλλες.
Μόλις επιβεβαιώσουν τη διάγνωση οι γιατροί, η θεραπεία γίνεται συνήθως στο νοσοκομείο. Η διαχείριση της ασθένειας είναι όμοια με αυτή των εγκαυμάτων και, για την ακρίβεια, γίνεται συνήθως στη μονάδα εγκαυμάτων. Οι επαγγελματίες χρησιμοποιούν τα ακόλουθα μέτρα:
- Χορήγηση αντιβιοτικών για τον σταφυλόκοκκο. Είτε σε μορφή χαπιών, είτε με ενδοφλέβια χορήγηση, ανάλογα με την κατάσταση κάθε ασθενή. Στόχος τους είναι ν’ αποτρέψουν οποιοδήποτε είδος λοίμωξης.
- Ενδοφλέβια χορήγηση υγρών. Ο ασθενής χάνει πολλά υγρά μέσω του ανοιχτού δέρματος. Αυτό απαιτεί τη λήψη μέτρων για την αποτροπή πιθανής αφυδάτωσης.
- Μέτρα για την προστασία του δέρματος. Σε αυτά περιλαμβάνεται η χρήση κρεμών και αλοιφών για την ενδυνάμωση της λειτουργίας του τείχους του δέρματος. Επίσης απαραίτητοι είναι οι ενυδατικοί παράγοντες.
- Μέτρα ανακούφισης. Εδώ γίνεται εφαρμογή κρύων επιθεμάτων στο δέρμα με στόχο τη μείωση του πόνου.
Η αντιμετώπιση μπορεί να διαφέρει, ανάλογα με την ηλικία και τη γενική κατάσταση του ασθενή, τη σοβαρότητα της πάθησης, την αντοχή στα φάρμακα, τις προσδοκίες, ή τις προτιμήσεις. Το δέρμα ξεκινά, συνήθως, να επουλώνεται 10 ημέρες μετά την έναρξη της θεραπείας.
Ανακαλύψτε: Είσφρυση τριχών: πώς να την αποτρέψετε
Πώς ν’ αντιμετωπίσετε το αποφολιδωτικό δερματικό σύνδρομο;
Γενικά, αν το παιδί ή ο ενήλικας λάβει έγκαιρα θεραπεία, δεν υπάρχουν επιπλοκές. Ο σημαντικότερος κίνδυνος είναι η πιθανότητα ανάπτυξης μόλυνσης στο βαθύτερο δέρμα: κυτταρίτιδα (φλεγμονή). Υπάρχει επίσης πιθανότητα να χειροτερέψει η πάθηση και να φτάσει στο αίμα, προκαλώντας σηψαιμία.
Ταυτόχρονα, οι ασθενείς διατρέχουν τον κίνδυνο αφυδάτωσης ή ηλεκτρολυτικής ανισορροπίας. Ομοίως, ο πυρετός απαιτεί επαρκή έλεγχο, ειδικά στα μωρά. Όμως, αν το παιδί ή ο ενήλικας λάβει έγκαιρη διάγνωση και θεραπεία, το αποτέλεσμα λειτουργεί συνήθως υπέρ του.
Αντίθετα, το αποφολιδωτικό δερματικό σύνδρομο μπορεί να οδηγήσει στον θάνατο αν ο ασθενής δε λάβει τη σωστή θεραπεία.
Συμπερασματικά, η παρουσία πυρετού που προκαλεί φουσκάλες και, ή άλλων συμπτωμάτων που αναφέραμε παραπάνω, θα πρέπει να σας οδηγήσει άμεσα στον γιατρό για μια διάγνωση.
Όλες οι παραθέτονται πηγές ελέγχθηκαν προσεκτικά από την ομάδα μας για να διασφαλιστεί η ποιότητα, η αξιοπιστία, η επικαιρότητα και η εγκυρότητά τους. Η βιβλιογραφία αυτού του άρθρου θεωρήθηκε αξιόπιστη και επιστημονικά ακριβής.
- Perena, M. J., Perena, M. F., Rodrigo-Royo, M., & Romera, E. (2000). Neuroanatomía del dolor. Rev Soc Esp Dolor, 7(supl II), 5-10.
- Novales, J. (2003). Biopsia de piel. Rev Fac Med UNAM, 46(4), 167-168.
- Ortega Morales, O. M., Guevara, C. E., & Fabiani, R. (2010). Síndrome de la piel escaldada por Staphylococcus aureus. Revista Científica Ciencia Médica, 13(1), 47-47.
Αυτό το κείμενο προσφέρεται μόνο για ενημερωτικούς σκοπούς και δεν αντικαθιστά τη συμβουλή από επαγγελματία. Σε περίπτωση αμφιβολίας, συμβουλευτείτε τον ειδικό σας.








